داء لايم - ما هو وكيف يمكن علاجه؟

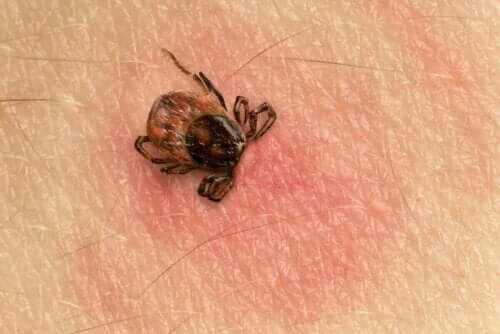
تم اكتشاف داء لايم لأول مرة في عام 1975. وهو مرض يظهر بسبب بكتيريا تنتمي إلى عائلة بوريليا البكتيرية، والتي تنتقل من خلال لدغات القراد.
لذلك، للإصابة بالمرض، يجب أن يحدث اتصال بهذا النوع من مفصليات الأرجل. هذا المرض أكثر شيوعًا في المناطق الريفية، حيث يوجد غابات أو مناطق عشبية أو حقول واسعة. ولكن هذا لا يعني أن جميع أنواع القراد تنقل عدوى داء لايم.
هذا المرض يمكن أن ينتج مضاعفات عصبية شديدة إذا لم يتم علاجه مبكرًا. بالإضافة إلى ذلك، تختلف العقاقير المستخدمة حسب السن وحدة الحالة.
في هذه المقالة، نستعرض جميع المعلومات التي تحتاج إلى معرفتها بشأن علاج داء لايم.
ننصحك بقراءة:
داء لايم
قبل التحدث عن العلاج، نحتاج إلى معرفة المزيد عن هذا المرض. وكما ذكرنا، هو عدوى تنتقل عن طريق بعض أنواع القراد.
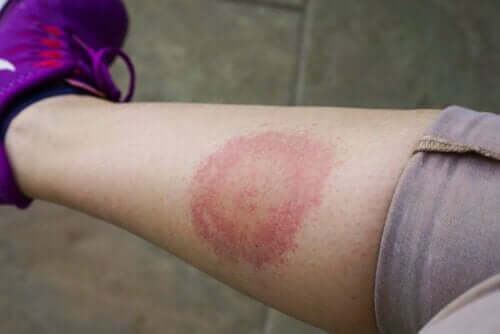
بعد اللدغة، يظهر نتوء صغير في المنطقة، وهو ما يختفي في غضون بضعة أيام. بعد ذلك، يظهر طفح جلدي في المنطقة، والذي ينتشر بشكل تدريجي. هذا الطفح الجلدي لا يؤلم ولا يؤدي إلى الحكة، ولكنه يغير موقعه، ويسميه الأطباء “الحمامي المهاجرة”.
أيضًا، العديد من الناس يعانون من توعك عام، حمى وصداع. المشكلة تكمن في أن المضاعفات يمكن أن تظهر بعد وقت طويل جدًا، قد يصل إلى سنوات، بعد اختفاء هذه الأعراض الأولية.
على سبيل المثال، من الشائع أن يعاني المصابون من آلام المفاصل، خاصةً مفاصل الركبة. يمكن أيضًا للمضاعفات أن تصل إلى ظهور التهاب السحايا، شلل في جانب من جانبي الوجه، أو ضعف في الأطراف. وفي بعض الحالات، يعانون منتغيرات في معدل نبض القلب أو تدهور الذاكرة.
اقرأ أيضًا:
علاج مرض لايم
يجب بدء علاج داء لايم مبكرًا، فهذه هي أفضل وسيلة لتجنب جميع المضاعفات التي ذكرناها. ولأنها عدوى بكتيرية، يلجأ الأطباء إلى وصف مضادات حيوية معينة.
يعتمد نوع العلاج المختار والنتائج المحققة على شدة العدوى ووقت اكتشافها. يشرح تقرير في Colombian Medicine Act ذلك، ويؤكد على أن نتائج العلاج قد لا تكون مرضية مع تقدم المرض كثيرًا.
علاج داء لايم في المراحل المبكرة
عند اكتشاف العدوى مبكرًا، يمكن للعلاج أن يكون فمويًا. أكثر المضادات الحيوية استخدامًا في هذه الحالة هي التتراسيكلينات، على وجه التخصيص الدوكسيسايكلين. الجرعة التي يتم وصفها عادةً هي 200 ميلليغرام في اليوم، لمدة 21-30 يومًا متتاليًا.
ولكن، وفقًا لدراسة نُشرت في Family Medicine، لا يمكن استعمال الدوكسيسايكلين في بعض الحالات الخاصة. يشمل ذلك، على سبيل المثال، النساء الحوامل والأطفال.
في حالة الأطفال تحت سن التاسعة، ينصح الخبراء باستعمال نوع آخر من أنواع المضادات الحيوية، كالبنسيلين مثلًا.
على الجانب الآخر، في حالة النساء الحوامل أو المرضعات، من الأفضل استعمال أموكسيسيلين أو سيفيوروكزيم. وآخر التقارير تشير إلى أن علاج داء لايم في أقل من 21 يومًا يمكن أن يكون فعالًا أيضًا.
اكتشف:
علاج داء لايم في المراحل المتقدمة أو في الحالات الأكثر حدة
عندما يتأخر التشخيص ويتقدم المرض، يلجأ الأطباء إلى أنواع أخرى من العقاقير. أكثر الأدوية استعمالًا في هذه الحالة هو الدوكسيسايكلين أيضًا، ولكن الفرق يكمن في ضرورة حقنه وريديًا ولفترات أطول، وذلك لأن العدوى تكون استقرت في هذه الحالة في الأنسجة وتكاثرت.
ينطبق نفس الأمر على حالة ظهور المضاعفات، خاصةً مضاعفات الجهاز العصبي المركزي. على سبيل المثال، كما ذكرنا، قد يشمل ذلك التهاب السحايا أو شلل جانب من جانبي الوجه. في هذه الحالات، يلجأ الأطباء إلى المضادات الحيوية الوريدية أيضًا. أكثر العقاقير استخدامًا للتعامل مع هذه المضاعفات هي السيفالوسبورين.
يجب أن يستقبل المريض العلاج في أسرع وقت ممكن. مع ذلك، بعض المرضى الذين يتم علاجهم مبكرًا يمكن أن يعانوا من أعراض معينة من وقت لآخر.
قد يهمك:
الحشرات الطائرة والزاحفة – حيل تساعدك على إبعاد الحشرات عن منزلك
خاتمة
باختصار، يجب على المرضى بدء علاج داء لايم مبكرًا قدر الإمكان، فيوجد مضاعفات عصبية ومفصلية خطيرة مع تقدم المرض. ويتم استعمال أنواع مختلفة من المضادات الحيوية لمكافحة هذه العدوى.
أهم شيء يجب التركيز عليه هو الوقاية. فمن المهم تجنب البيئات التي ينتشر فيها القراد، التأكد من التخلص من أي حشرات في المنزل، واتخاذ الاحتياطات اللازمة عند التواجدفي مناطق التخييم أو النزهات الصيفية.
تم اكتشاف داء لايم لأول مرة في عام 1975. وهو مرض يظهر بسبب بكتيريا تنتمي إلى عائلة بوريليا البكتيرية، والتي تنتقل من خلال لدغات القراد.
لذلك، للإصابة بالمرض، يجب أن يحدث اتصال بهذا النوع من مفصليات الأرجل. هذا المرض أكثر شيوعًا في المناطق الريفية، حيث يوجد غابات أو مناطق عشبية أو حقول واسعة. ولكن هذا لا يعني أن جميع أنواع القراد تنقل عدوى داء لايم.
هذا المرض يمكن أن ينتج مضاعفات عصبية شديدة إذا لم يتم علاجه مبكرًا. بالإضافة إلى ذلك، تختلف العقاقير المستخدمة حسب السن وحدة الحالة.
في هذه المقالة، نستعرض جميع المعلومات التي تحتاج إلى معرفتها بشأن علاج داء لايم.
ننصحك بقراءة:
داء لايم

قبل التحدث عن العلاج، نحتاج إلى معرفة المزيد عن هذا المرض. وكما ذكرنا، هو عدوى تنتقل عن طريق بعض أنواع القراد.
بعد اللدغة، يظهر نتوء صغير في المنطقة، وهو ما يختفي في غضون بضعة أيام. بعد ذلك، يظهر طفح جلدي في المنطقة، والذي ينتشر بشكل تدريجي. هذا الطفح الجلدي لا يؤلم ولا يؤدي إلى الحكة، ولكنه يغير موقعه، ويسميه الأطباء “الحمامي المهاجرة”.
أيضًا، العديد من الناس يعانون من توعك عام، حمى وصداع. المشكلة تكمن في أن المضاعفات يمكن أن تظهر بعد وقت طويل جدًا، قد يصل إلى سنوات، بعد اختفاء هذه الأعراض الأولية.
على سبيل المثال، من الشائع أن يعاني المصابون من آلام المفاصل، خاصةً مفاصل الركبة. يمكن أيضًا للمضاعفات أن تصل إلى ظهور التهاب السحايا، شلل في جانب من جانبي الوجه، أو ضعف في الأطراف. وفي بعض الحالات، يعانون منتغيرات في معدل نبض القلب أو تدهور الذاكرة.
اقرأ أيضًا:
علاج مرض لايم
يجب بدء علاج داء لايم مبكرًا، فهذه هي أفضل وسيلة لتجنب جميع المضاعفات التي ذكرناها. ولأنها عدوى بكتيرية، يلجأ الأطباء إلى وصف مضادات حيوية معينة.
يعتمد نوع العلاج المختار والنتائج المحققة على شدة العدوى ووقت اكتشافها. يشرح تقرير في Colombian Medicine Act ذلك، ويؤكد على أن نتائج العلاج قد لا تكون مرضية مع تقدم المرض كثيرًا.
علاج داء لايم في المراحل المبكرة
عند اكتشاف العدوى مبكرًا، يمكن للعلاج أن يكون فمويًا. أكثر المضادات الحيوية استخدامًا في هذه الحالة هي التتراسيكلينات، على وجه التخصيص الدوكسيسايكلين. الجرعة التي يتم وصفها عادةً هي 200 ميلليغرام في اليوم، لمدة 21-30 يومًا متتاليًا.
ولكن، وفقًا لدراسة نُشرت في Family Medicine، لا يمكن استعمال الدوكسيسايكلين في بعض الحالات الخاصة. يشمل ذلك، على سبيل المثال، النساء الحوامل والأطفال.
في حالة الأطفال تحت سن التاسعة، ينصح الخبراء باستعمال نوع آخر من أنواع المضادات الحيوية، كالبنسيلين مثلًا.
على الجانب الآخر، في حالة النساء الحوامل أو المرضعات، من الأفضل استعمال أموكسيسيلين أو سيفيوروكزيم. وآخر التقارير تشير إلى أن علاج داء لايم في أقل من 21 يومًا يمكن أن يكون فعالًا أيضًا.
اكتشف:
علاج داء لايم في المراحل المتقدمة أو في الحالات الأكثر حدة

عندما يتأخر التشخيص ويتقدم المرض، يلجأ الأطباء إلى أنواع أخرى من العقاقير. أكثر الأدوية استعمالًا في هذه الحالة هو الدوكسيسايكلين أيضًا، ولكن الفرق يكمن في ضرورة حقنه وريديًا ولفترات أطول، وذلك لأن العدوى تكون استقرت في هذه الحالة في الأنسجة وتكاثرت.
ينطبق نفس الأمر على حالة ظهور المضاعفات، خاصةً مضاعفات الجهاز العصبي المركزي. على سبيل المثال، كما ذكرنا، قد يشمل ذلك التهاب السحايا أو شلل جانب من جانبي الوجه. في هذه الحالات، يلجأ الأطباء إلى المضادات الحيوية الوريدية أيضًا. أكثر العقاقير استخدامًا للتعامل مع هذه المضاعفات هي السيفالوسبورين.
يجب أن يستقبل المريض العلاج في أسرع وقت ممكن. مع ذلك، بعض المرضى الذين يتم علاجهم مبكرًا يمكن أن يعانوا من أعراض معينة من وقت لآخر.
قد يهمك:
الحشرات الطائرة والزاحفة – حيل تساعدك على إبعاد الحشرات عن منزلك
خاتمة
باختصار، يجب على المرضى بدء علاج داء لايم مبكرًا قدر الإمكان، فيوجد مضاعفات عصبية ومفصلية خطيرة مع تقدم المرض. ويتم استعمال أنواع مختلفة من المضادات الحيوية لمكافحة هذه العدوى.
أهم شيء يجب التركيز عليه هو الوقاية. فمن المهم تجنب البيئات التي ينتشر فيها القراد، التأكد من التخلص من أي حشرات في المنزل، واتخاذ الاحتياطات اللازمة عند التواجدفي مناطق التخييم أو النزهات الصيفية.
"تمت مراجعة جميع المصادر المذكورة بعناية شديدة من قبل فريقنا لضمان جودتها وموثوقيتها وتحديثها وصحتها. تم اعتبار الببليوغرافيا لهذه المقالة موثوقة ودقيقة من الناحية الأكاديمية أو العلمية.
- Fajardo, M., Fajardo, L., & Fajardo, D. M. (n.d.). La enfermedad de Lyme.
- García Meléndez, M. E., Skinner Taylor, C., César, J., Alanís, S., & Candiani, J. O. (2014). Enfermedad de Lyme: actualizaciones Gaceta Médica de México. 2014;150:84-95 ARTÍCULO DE REVISIÓN Correspondencia. Gaceta Médica de México (Vol. 150).
- Treatment | Lyme Disease | CDC. (n.d.). Retrieved August 13, 2020, from https://www.cdc.gov/lyme/treatment/index.html
- Alonso Fernández, M. (2012). Enfermedad de Lyme. ¿Es tan infrecuente? Semergen, 38(2), 118–121. https://doi.org/10.1016/j.semerg.2011.06.007
- Olmo Montes, F. J., Sojo Dorado, J., Peñas Espinar, C., & Muniáin Ezcurra, M. A. (2014). Infecciones producidas por borrelias: enfermedad de Lyme y fiebre recurrente. Medicine (Spain), 11(51), 3009–3017. https://doi.org/10.1016/S0304-5412(14)70731-0
- Portillo, A., Santibáñez, S., & Oteo, J. A. (2014). Enfermedad de Lyme. Enfermedades Infecciosas y Microbiologia Clinica, 32(SUPPL.1), 37–42. https://doi.org/10.1016/S0213-005X(14)70148-X
- Sanchez, Edgar, et al. “Diagnosis, treatment, and prevention of Lyme disease, human granulocytic anaplasmosis, and babesiosis: a review.” Jama 315.16 (2016): 1767-1777.
- Touradji, Pegah, et al. “Cognitive decline in post-treatment Lyme disease syndrome.” Archives of Clinical Neuropsychology 34.4 (2018): 455-465.
هذا النص مقدم لأغراض إعلامية فقط ولا يحل محل استشارة مع محترف. في حال وجود شكوك، استشر اختصاصيك.







